Mini-Lungen enthüllen Rätsel: So infizieren Krankheitserreger die Lunge
Wie gelingt es Krankheitserregern die Lunge zu infizieren? Mithilfe menschlicher Mini-Lungen kam ein Team der Universität Basel der Strategie eines gefährlichen Keims nun auf die Spur. Dieser hat es auf bestimmte Zellen in der Lunge abgesehen und eine Taktik entwickelt, um die Abwehrlinie zu durchbrechen.
10. Juni 2024 | Katrin Bühler
Anfang des Jahres veröffentlichte die WHO eine Liste mit zwölf der weltweit gefährlichsten Krankheitserreger, die gegen eine Vielzahl von Antibiotika resistent sind. Darunter befindet sich auch das Bakterium Pseudomonas aeruginosa. Es ruft lebensbedrohliche Lungenentzündungen hervor und ist besonders in Spitälern gefürchtet. Vor allem Menschen mit einem geschwächten Immunsystem sind gefährdet. Bei Patientinnen und Patienten, die künstlich beatmet werden, verlaufen Infektionen mit diesem Keim oftmals tödlich. Die Sterblichkeitsrate beträgt bis zu 50 Prozent.
Die Lunge ist keine unüberwindbare Barriere
Die Erreger haben vielfältige Strategien entwickelt, um die Lunge und den Körper zu infizieren. Forschende um Prof. Dr. Urs Jenal vom Biozentrum der Universität Basel haben nun mithilfe von Mini-Lungen, welche sie im Labor aus menschlichen Stammzellen entwickelt haben, neue Erkenntnisse über das Infektionsgeschehen gewonnen. In der Fachzeitschrift «Nature Microbiology» beschreiben sie, wie es Pseudomonas gelingt, die oberste Schicht des Lungengewebes zu durchbrechen und in tieferliegende Bereiche vorzudringen. Die Arbeit entstand im Rahmen des Nationalen Forschungsschwerpunktes NCCR «AntiResist».
Unsere Lungen sind mit einer dünnen, dicht gepackten Zellschicht ausgekleidet, welche das tieferliegende Lungengewebe schützt. Zudem ist dieses Gewebe von Schleim bedeckt, welcher Fremdstoffe wie Mikroorganismen abfängt und der durch spezialisierte Zellen aus den Atemwegen entfernt wird. Für eindringende Keime ist diese Zellschicht deshalb eine nahezu undurchdringliche Barriere. Pseudomonas hat jedoch einen Weg gefunden diese zu überwinden. Wie dies dem Keim gelingt, war lange Zeit ein Rätsel.
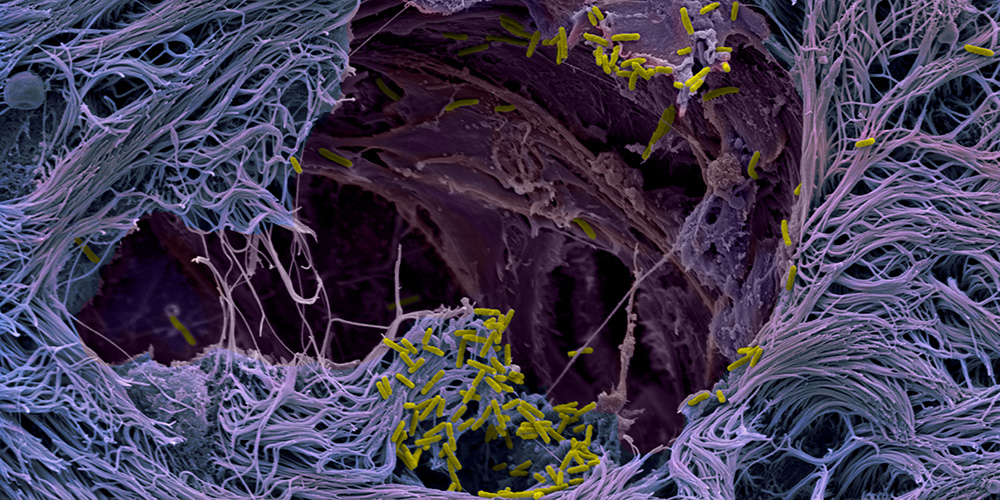
Mini-Lunge gibt neue Einblicke in Infektion beim Menschen
«Wir haben Mini-Lungen gezüchtet, die den Infektionsverlauf in Patientinnen und Patienten ziemlich realitätsnah abbilden», erklärt Jenal. «So sind wir dem Erreger auf die Spur gekommen. Er nutzt die Becherzellen, die den Schleim produzieren, als Eintrittspforte, als Trojanische Pferde. Obwohl diese Becherzellen nur einen kleinen Teil der Lungenschleimhaut ausmachen, gelangen die Keime durch sie hinter die Abwehrlinie und öffnen die Tore.»
Mit einem ganzen Waffenarsenal, sogenannten Sekretionssystemen, dringen die Keime gezielt in die Becherzellen ein, vermehren sich dort und töten die Zellen schliesslich. Weil die Zellen platzen, entsteht eine Lücke im Zellverband – die Barriere wird undicht. Diese Schwachstelle nutzen die Erreger sofort aus: Sie rücken in die Lücke vor und breiten sich in tiefere Gewebeschichten aus. Dort sind Bakterien nur schwer für Abwehrzellen oder Antibiotika zu erreichen.
Neuer Sensor zum Beobachten von Bakterien
Mithilfe der Mini-Lungen gelang es den Forschenden die raffinierte Taktik von Pseudomonas aufzuklären. Unklar ist allerdings, wie die Erreger ihr Verhalten im Verlauf der Infektion anpassen. Sie müssen beispielsweise erst mobil sein, sich bei Kontakt mit Zellen dann schnell festheften können und später ihr Waffenarsenal hochfahren. Man weiss, dass die Keime ihr Verhalten dank kleiner Signalmoleküle rasch ändern können. Bislang fehlten jedoch technische Hilfsmittel, um die genauen Zusammenhänge zu untersuchen.
Jenals Team hat einen Sensor entwickelt, mit dem sie ein bestimmtes Signalmolekül namens c-di-GMP in einzelnen Bakterien messen und verfolgen können. Die Methode ist im Fachjournal «Nature Communications» beschrieben. «Dies ist ein technologischer Durchbruch», so Jenal. «Jetzt können wir in Echtzeit und mit höchster Auflösung sehen, wie dieses Signalmolekül im Verlauf der Infektion reguliert wird und wie es die Virulenz des Erregers steuert. Wir können jetzt also beobachten, wann einzelne Erreger bestimmte Programme anschalten, sich zum Beispiel erst ans Gewebe festsetzen und es später angreifen. Mit der Methode können wir Lungeninfektionen noch genauer auf den Grund gehen.»
Mit Organmodellen nah an Patientinnen und Patienten
«Dank der Mini-Lungen verstehen wir nun viel besser, wie sich die Krankheitserreger im Gewebe und vermutlich auch in Patientinnen und Patienten verhalten», sagt Jenal. «Damit sind wir dem Ziel unseres Forschungsnetzwerks NCCRs AntiResist, Strategien zur Bekämpfung antibiotikaresistenter Keime zu finden, ein ganzes Stück nähergekommen.» Mit diesen Lungenmodellen lässt sich auch die Wirkung von Antibiotika im Gewebe erforschen, etwa wo die Bakterien während der Behandlung überleben. Solche Organmodelle werden in Zukunft unverzichtbar sein, wenn es darum geht, neue und effektive Strategien zur Bekämpfung von Krankheitserregern zu entwickeln.
Originalpublikationen
A. Leoni Swart, Benoît-Joseph Laventie, Rosmarie Sütterlin, Tina Junne, Luisa Lauer, Pablo Manfredi, Sandro Jakonia, Xiao Yu, Evdoxia Karagkiozi, Rusudan Okujava and Urs Jenal.
Goblet cell invasion promotes breaching of respiratory epithelia by an opportunistic human pathogen.
Nature Microbiology (2024), doi: 10.1038/s41564-024-01718-6
Andreas Kaczmarczyk, Simon van Vliet, Roman Peter Jakob, Raphael Dias Teixeira, Inga Scheidat, Alberto Reinders, Alexander Klotz, Timm Maier, Urs Jenal.
A genetically-encoded biosensor to monitor dynamic changes of c-di-GMP with high temporal resolution.
Nature Communications (2024), doi: 10.1038/s41467-024-48295-0